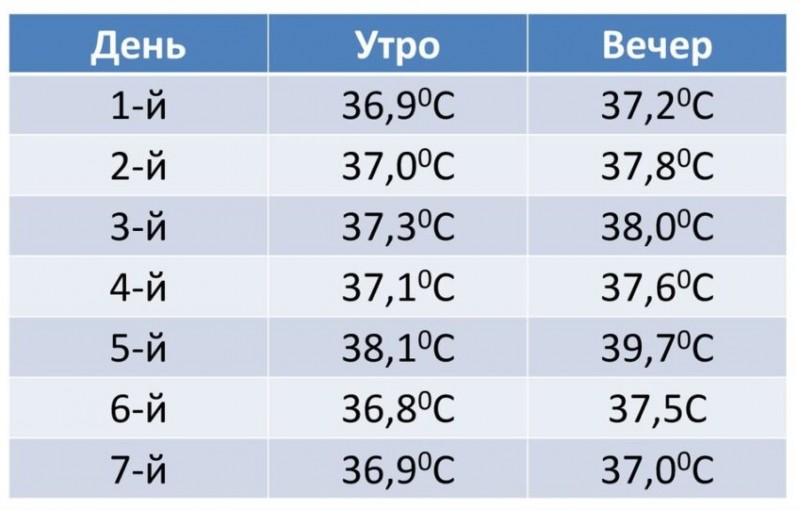
Диагностика сахарного диабета 2 типа
Постановка диагноза производится на основании жалоб больных, анамнестических данных, объективного осмотра и результата лабораторной диагностики. Для подтверждения диагноза проводят пероральный глюкозотолерантный тест, предполагающий определение концентрации сахара в крови до приема и через два часа после употребления глюкозы внутрь.
Количество принимаемой внутрь глюкозы для взрослых должно составлять 75 граммов, растворенных в 300 мл воды. Время на употребление — 3-5 минут.
При наличии явной клинической картины заболевания и признаков острой метаболической декомпенсации достаточно однократного проведения теста. В остальных случаях для более точной диагностики желательно проведение повторного исследования уровня глюкозы через определенные промежутки времени либо натощак, либо случайным образом или проведением перорального глюкозотолерантного теста.
При наличии симптомов со стороны нервной, сердечно-сосудистой систем, органов зрения необходимо обеспечить больному консультацию невропатолога, кардиолога и офтальмолога, что поможет раннему выявлению и последующей корректировке осложнений сахарного диабета.
Осложнения
Декомпенсированное течение СД 2 типа сопровождается развитием острых и хронических осложнений. К острым относятся состояния, возникающие быстро, внезапно и сопровождающиеся риском летального исхода – гипергликемическая кома, молочнокислая кома и гипогликемическая кома. Хронические осложнения формируются постепенно, включают диабетические микро- и макроангиопатии, проявляющиеся ретинопатией, нефропатией, тромбозами, атеросклерозом сосудов. Выявляются диабетические полинейропатии, а именно полиневриты периферических нервов, парезы, параличи, автономные нарушения в работе внутренних органов. Наблюдаются диабетические артропатии – суставные боли, ограничения подвижности, уменьшение объема синовиальной жидкости, а также диабетические энцефалопатии – расстройства психической сферы, проявляющиеся депрессией, эмоциональной неустойчивостью.
Лечение СД 2 типа
В практической эндокринологии распространен системный подход к терапии
На ранних стадиях болезни основное внимание уделяется изменению образа жизни пациентов и консультациям, на которых специалист рассказывает о диабете, способах контроля сахара. При стойкой гипергликемии решается вопрос о применении медикаментозной коррекции
Полный комплекс лечебных мероприятий включает:
- Диету. Основной принцип питания – сокращение количества пищи с большим содержанием жиров и углеводов. Особенно «опасными» являются продукты с рафинированным сахаром – кондитерские изделия, конфеты, шоколад, сладкие газированные напитки. Рацион больных состоит из овощей, молочных продуктов, мяса, яиц, умеренного количества злаков. Необходим дробный режим питания, небольшие объемы порций, отказ от алкоголя и специй.
- Регулярные физические нагрузки. Пациентам без тяжелых диабетических осложнений показаны спортивные занятия, усиливающие процессы окисления (аэробные нагрузки). Их периодичность, продолжительность и интенсивность определяются индивидуально. Большинству больных разрешена спортивная ходьба, плавание и пешие прогулки. Среднее время одного занятия – 30-60 минут, частота 3-6 раз в неделю.
- Медикаментозную терапию. Используются лекарственные средства нескольких групп. Распространено применение бигуанидов и тиазолидиндионов – препаратов, которые снижают инсулиновую резистентность клеток, абсорбцию глюкозы в ЖКТ и ее производство в печени. При их недостаточной эффективности назначаются лекарства, усиливающие активность инсулина: ингибиторы ДПП-4, производные сульфонилмочевины, меглитиниды.
Правильное питание при диабете 2 типа
Основной целью коррекции питания больным сахарным диабетом является поддержание сахара крови на стабильном уровне. Недопустимы его резкие скачки, всегда нужно соблюдать график питания и ни в коем случае не пропускать очередной прием пищи.
Питание при 2 типе диабета направлено на ограничение углеводов в пище. Все углеводы различаются между собой по усвояемости, делятся на быстрые и медленные. Разница есть и в свойствах, калорийности продуктов. В первое время диабетикам очень сложно определить свой суточный объем углеводов. Для удобства специалисты выделили понятие хлебная единица, которая содержит в себе 10-12 граммов углеводов вне зависимости от продукта.
В среднем одна хлебная единица повышает уровень глюкозы на 2,8 ммоль/л, а для усвоения такого количества глюкозы необходимо 2 единицы инсулина. Исходя из съеденных хлебных единиц рассчитывается доза инсулина, необходимая для введения. 1 хлебной единице соответствует полстакана гречневой каши или одно небольшое яблоко.
За день человек должен съесть около 18-24 хлебных единиц, которые нужно распределить на все приемы пищи: примерно по 3-5 хлебных единиц на один прием. Более подробно об этом людям с диабетом рассказывают в специальных диабетических школах.
Диабет при других заболеваниях
Часто диагноз сахарного диабета устанавливается случайно при диспансерном обследовании, биохимическом анализе крови, при обследовании по поводу другого заболевания:
- Полиурия
- Абсцессы, карбункулы, другие инфекции
- Цереброваскупярные расстройства
- Симптом Аргайла Робертсона
- Слизисто-кожный кандидоз
- Жировая дистрофия печени
- Ксантоматоз
- Диарея
- Импотенция
- Инсулиновая липодистрофия
- Перемежающаяся хромота
- Выпадение сухожильных рефлексов
- Ретинопатия, катаракта
- Туберкулез
- ИБС
- Ортостатическая гипотензия
- Хронический пиелонефрит
- Хайропатия Баланит, вульвит
- Отеоартроз
- Липоидный некробиоз
- Синдром диабетической стопы
- Остеоартропатия
Диагностика сахарного диабета
Факторы риска для сахарного диабета
3. Однояйцевые близнецы (если один с сахарным диабетом, другого надо обследовать.
4. Женщины, рожавшие крупных детей.
Лабораторная диагностика.
1. Уровень глюкозы в крови более 130 мг% (7,2 ммоль/л) — исследовать дважды.
2. Если у человека после еды уровень глюкозы в крови более 200 мг% (11,2 ммоль/л).
3. Тест на толерантность к глюкозе (ТТГ).
4. Глюкоза в моче (суточная порция).
Показания к ТТГ
Уровень глюкозы в крови менее 130 мг% и факторы риска сахарного диабета, сопутствующие заболевания.
1. Исследование на глюкозу в крови.
2. До теста в течение 3 дней можно есть все 300 г углеводов в день.
В день нагрузки — не курить, не волноваться, не принимать аспирин, трентал, глюкокортикоиды.
Натощак более 130 мг%, выпить 75 г в 200 мл воды с лимоном, потом 100 г глюкозы в 250 мл воды с лимоном.
Когда выявили диабет, надо решить, первичный он или вторичный.
сравнительная характеристика
ИЗСД (I тип) и ИНЗСД (II тип)
1. Клинические проявления
Обычно острое начало Классические симптомы : жажда, полиурия, слабость, уменьшение массы тела.
Постепенное развитие, часто асимптоматическое течение.
Часто (70 — 80% больных)
Часто лабильное при неправильном лечении
5. Необходимость лечения инсулином
Для большинства больных не требуется.
II. Эпидемиология
Одинаково, и женщины и мужчины.
3. Возраст начала сахарного диабета
Большинство ранее 40 лет (диабет ювенильного типа).
Большинство после 40 лет.
III. Патанатомические изменения
1. Масса островков
2. Масса бета — клеток
IV. Иммунологические изменения
1. Нарушение клеточного иммунитета
У 35 — 40% в начале заболевания
2. Антипанкреатические АП
У 60 — 85% больных в начале заболевания
Дифференциальный диагноз
1. Несахарный диабет. Характерны жажда и полиурия. Это болезнь недостатка АДГ, вырабатываемого гипоталамусом. Функции АДГ — резервация жидкости в организме. При сахарном диабете мочи много и плотность ее высокая. При несахарном диабете удельный вес мочи менее 1005.
2. Почечная глюкозурия связана со снижением порога для глюкозы. Она умеренная и непостоянная.
3. Глюкозурия беременных. Глюкоза в моче при нормальном уровне в крови. Натощак низкий уровень глюкозы в крови, но в моче есть глюкоза (следовательно, низкий порог).
4. Выделяют диабет беременных. Плацента вырабатывает много антиинсулярных гормонов.
классификация
1. Клинические классы:
1) Сахарный диабет: (более 7,2 ммоль/л) первичный (I и II типы), вторичный.
2) Нарушение толерантности к глюкозе: с ожирением, с нормальной массой тела.
3) Диабет беременных.
2. Достоверные классы риска, диабетическая наследственность, ожирение, лица, у которых в прошлом были нарушения толерантности к глюкозе; женщины, у которых во время беременности была глюкоза в моче, и пр.
Острые осложнения диабета
1. Диабетический кетоацидоз.
2. Гиперосмолярная кома.
Диабетический кетоацидоз — острое очень тяжелое состояние, из которого самостоятельно больной не выйдет, смерть в течение 3 — 4 дней. Смертность от ДКА — 5 — 6%.
ДКА — клинико-биохимический синдром с высоким уровнем глюкозы в крови, глюкозурией, гиперкетонемией.
Системный ацидоз —> обезвоживание —> коллапс. Причина: резкий недостаток инсулина и избыток контринсулярных гормонов.
САХАРНЫЙ ДИАБЕТ I ТИПА
1. Недиагносцированный диабет I типа.
2. Прекращение лечения инсулином.
3. Развитие ДКА во время тяжелых заболеваний.
1. Развивается относительно постепенно. Состояние ухудшается в течение 1 — 2 суток.
2. По течению ДКА различают:
а) начинающийся ДКА — кетоацидотический сопор.
б) кетоацидотическая кома.
Начало ДКА
1. Больной в сознании.
2. Жалобы на слабость.
3. Жажда и полиурия выражены в большей степени.
4. Желудочно-кишечный синдром (анорексия, тошнота, рвота могут быть повторными, частыми, у 40-60% — боли в животе из-за обезвоживания.
Объективные данные
Кожа и слизистые сухие; сильно уменьшается тургор кожи; запах ацетона в выдыхаемом воздухе; большое шумное дыхание Куссмауля, обусловленное раздражением артериальной крови ацетоном, pH > 7,2. тахикардия; нарастает депрессия ЦНС (сопор); может развиться циркуляторный коллапс; глубокая потеря сознания (кома).
Развивается острая почечная недостаточность, так как резко уменьшается почечная фильтрация.
Причины СД 2 типа
Развитие заболевания провоцируется сочетанием наследственной предрасположенности и факторов, влияющих на организм на протяжении жизни. К зрелому возрасту неблагоприятные экзогенные воздействия снижают чувствительность клеток организма к инсулину, в результате чего они перестают получать достаточное количество глюкозы. Причинами СД II типа могут стать:
- Ожирение. Жировая ткань снижает способность клеток использовать инсулин. Избыточная масса тела является ключевым фактором риска развития болезни, ожирение определяется у 80-90% пациентов.
- Гиподинамия. Дефицит двигательной активности негативно сказывается на работе большинства органов и способствует замедлению обменных процессов в клетках. Гиподинамичный образ жизни сопровождается низким потреблением глюкозы мышцами и накоплением ее в крови.
- Неправильное питание. Основной причиной ожирения у лиц с диабетом является переедание – избыточная калорийность рациона. Другой негативный фактор – употребление большого количества рафинированного сахара, который быстро поступает в кровоток, провоцируя «скачки» секреции инсулина.
- Эндокринные болезни. Манифестация СД может быть спровоцирована эндокринными патологиями. Отмечаются случаи заболеваемости на фоне панкреатита, опухолей поджелудочной железы, гипофизарной недостаточности, гипо- или гиперфункции щитовидной железы или надпочечников.
- Инфекционные болезни. У людей с наследственной отягощенностью первичное проявление СД регистрируется как осложнение вирусного заболевания. Наиболее опасными считаются грипп, герпес и гепатит.
Прогноз и профилактика
Своевременная диагностика и ответственное отношение пациентов к лечению СД позволяют достичь состояния устойчивой компенсации, при котором долгое время сохраняется нормогликемия, а качество жизни больных остается высоким. Для профилактики заболевания необходимо придерживаться сбалансированного рациона питания с высоким содержанием клетчатки, ограничением сладких и жирных продуктов, дробным режимом приемов пищи
Важно избегать гиподинамии, ежедневно обеспечивать организму физическую нагрузку в виде ходьбы, 2-3 раза в течение недели заниматься спортом. Регулярный контроль глюкозы необходим лицам из групп риска (лишний вес, зрелый и пожилой возраст, случаи СД среди родственников)
Причины появления диабета второго типа
Из-за чего возникает сахарный диабет 2-го типа ученым еще неизвестно, существуют предрасполагающие факторы, которые увеличивают риск развития заболевания:
- Ожирение – основная причина появления инсулинорезистентности. Механизмы, которые указывали бы на связь ожирения и резистентности тканей к инсулину, пока не выяснены окончательно. Часть ученых говорят в пользу снижения численности рецепторов к инсулину у лиц с ожирением по сравнению с худыми.
- Генетическая предрасположенность (наличие у родственников диабета) увеличивает вероятность развития заболевания в несколько раз.
- Стресс, инфекционные заболевания могут спровоцировать развитие как диабета второго типа, так и первого.
- У 80% женщин с поликистозом яичников была выявлена инсулинорезистентность и повышенный уровень инсулина. Зависимость выявлена, но патогенез развития заболевания в этом случае пока не выяснен.
- Избыточное количество в крови гормона роста или глюкокортикостероидов может снижать чувствительность тканей к инсулину, вызывая заболевание.
Под воздействием различных вредных факторов могут возникнуть мутации инсулиновых рецепторов, которые не могут распознавать инсулин и пропускать глюкозу в клетки.
Также к факторам риска 2-го типа диабета относят людей в возрасте после 40 лет с высоким уровнем холестерина и триглицеридов, с наличием артериальной гипертензии.
Патогенез
В основе сахарного диабета второго типа лежит нарушение метаболизма углеводов вследствие повышения резистентности клеток к инсулину (инсулинорезистентности). Снижается способность тканей принимать и утилизировать глюкозу, развивается состояние гипергликемии – повышенного уровня сахара плазмы, активизируются альтернативные способы получения энергии из свободных жирных кислот и аминокислот. Для компенсации гипергликемии организм усиленно выводит лишнюю глюкозу через почки. Ее количество в моче увеличивается, развивается глюкозурия. Высокая концентрация сахара в биологических жидкостях вызывает рост осмотического давления, что провоцирует полиурию – обильное учащенное мочеиспускание с потерей жидкости и солей, приводящее к обезвоживанию и водно-электролитному дисбалансу. Этими механизмами объясняется большинство симптомов СД – сильная жажда, сухость кожи, слабость, аритмии.
Гипергликемия изменяет процессы пептидного и липидного обмена. Остатки сахаров присоединяются к молекулам белков и жиров, нарушая их функции, возникает гиперпродукция глюкагона в поджелудочной железе, активируется расщепление жиров как источника энергии, усиливается реабсорбция глюкозы почками, нарушается трансмиттерная передача в нервной системе, воспаляются ткани кишечника. Таким образом, патогенетические механизмы СД провоцируют патологии сосудов (ангиопатии), нервной системы (нейропатии), пищеварительной системы, желез эндокринной секреции. Более поздний патогенетический механизм – инсулиновая недостаточность. Она формируется постепенно, в течение нескольких лет, вследствие истощения и естественной программированной гибели β-клеток. Со временем умеренный дефицит инсулина сменяется выраженным. Развивается вторичная инсулинозависимость, больным назначается инсулинотерапия.
Что такое сахарный диабет 2-го типа?
Диабет 2-го типа — это состояние, при котором становится сложно организму справляться с уровнем глюкозы в крови, это то, что, как правило, регулируется гормоном под названием инсулин.
Это состояние может происходить из-за того, что Ваш организм не производит в достаточном количестве гормон инсулин, или клетки крови не принимают, как следует, последний, а также это может быть комбинация первого и второго.
Ожирение — это самый большой фактор риска для этого заболевания. В основном оно встречается у взрослых, однако и у детей количество диагностированных случаев стремительно начало расти, частично благодаря эпидемии ожирения среди детей.
Постоянное неконтролируемое повышение уровня сахара в крови может привести к таким осложнениям, как: повреждение нервной системы, повреждение почек, нарушение слуха, проблемы с кожей, нарушение зрения и заболевания сердца.
Некоторые из этих осложнений, например, плохое кровообращение, могут в конце концов привести к ампутациям, в основном стоп или ног.
Чтобы избежать данных осложнений, необходимо сделать диагностику и соответствующее лечение. Распознание ранних симптомов диабета 2-го типа может сделать это реальным. Ранние признаки диабета 2-го типа не всегда видны.
Они могут развиться постепенно со временем, что усложняет их распознание на ранних стадиях. Многие из них бессимптомные. Из-за того, что они могут ухудшиться только с годами, диабет 2-го типа может оставаться не распознанным больше, чем другие заболевания, которые имеют более явные признаки.
Итак, давайте посмотрим, какие точно знаки, подтверждающие наличие сахарного диабета 2-го типа, должны Вас насторожить и дать Вам сигнал о том, что Вам срочно требуется обратиться к врачу:
1. Частое мочевыделение
Также известное, как обильное выделение мочи, частое и/или чрезмерное мочеиспускание является признаком того, что уровень сахара в Вашей крови довольно таки высокий для того, чтобы он начал появляться в моче.
Из-за того, что Ваши почки не справляются с высоким уровнем глюкозы в крови, они пропускают какую-то часть этого сахара в мочу, где он создает дополнительную жидкость, заставляя Вас бегать в туалет очень часто.
2. Очень сильное чувство жажды
Для некоторых сверх сильное чувство жажды является одним из самых ярких признаков диабета. Это также связано с высоким уровнем сахара в крови, который создает чувство жажды, которое, в свою очередь, обостряется из-за частого мочеиспускания. Зачастую питье не способно удовлетворить такое чувство жажды.
3. Повышенное чувство голода
Сильное чувство голода или полифагия (прожорливость) также является ранним предупреждающим признаком сахарного диабета. Ваш организм использует сахар из Вашей крови, чтобы насытить Ваши клетки.
Когда клетки не могут впитывать весь сахар (из-за нехватки инсулина), то Ваше тело ищет другие источники энергии, делая Вас постоянно голодными.
4. Невралгия или онемение
Возможно, Вы когда-нибудь испытывали покалывание или онемение в Ваших руках, пальцах, стопах или пальцах ног. Это признак диабетической нейропатии или повреждения нервной системы. Ее скорее всего можно почувствовать только лишь через несколько лет жизни с диабетом.
5. Плохо заживающие раны
Существует несколько причин, почему рана будет заживать более медленно, если у Вас диабет. Плохая циркуляция крови, воздействие высокого уровня сахара в крови на кровеносные сосуды, а также иммунодефицит — это только лишь одни из большинства причин.
Если Вы страдаете от постоянных инфекций, которые сложно вылечить, или у Вас есть раны, которые очень долго заживают, то это может быть признаком сахарного диабета на его ранней стадии.
6. Нечеткое зрение
Нечеткое зрение возникает сразу при неконтролируемом диабете. Это может быть признаком высокого уровня сахара в крови, который становится причиной того, что жидкость перемещается в хрусталики глаз. Обычно это разрешается, когда Вы нормализуете уровень сахара в крови.
7. Темные пятна на коже
Темная пигментация в складках или на сгибах кожных покровов называется акантокератодермия («чернеющий акантоз»), который является еще одним предупреждающим знаком заболевания диабетом 2-го типа. В большинстве случаев они располагаются на подмышках, шее и в паховой зоне.
Почему диабет создает эти симптомы?
Эти симптомы возникают потому, что какая-то часть или вся глюкоза остается в крови, а она используется как топливо для организма. Тело пытается сократить уровень глюкозы в крови путем выпуска ее излишка через урину.
Неврологические проявления диабета
Все неврологические нарушения заболевания разделяются на основные и дополнительные. К основным относят:
- частые смены настроения;
- потерю прежних интересов;
- депрессивное состояние;
- утрату энергичности, работоспособности;
- сильное снижение двигательной активности.
Дополнительные неврологические признаки:
- рассеянность внимания;
- падение самооценки, чувства уверенности в себе;
- пессимистическое настроение;
- суицидальные наклонности;
- нарушение сна и качества жизни в целом.
У многих пациентов после диагностики патологии отмечается развитие сильных депрессий. Пациент испытывает беспокойство, тревогу, страх, отсутствие желания общаться с другими людьми. При появлении этих симптомов требуется помощь психолога.
Диабетическая ангиопатия сосудов нижних конечностей и сетчатки
При сахарном диабете возникают разные осложнения, одним из которых является диабетическая ангиопатия, проявляющаяся в поражении сосудов.
Заболевание делится на 2 типа: микроангиопатия (поражение капилляров) и макроангиопатия (поражение вен и артерий). Развивается у диабетиков с большим стажем, от 10-15 лет протекания болезни.
Использование инсулина при сахарном диабете не защищает от появления ангиопатий, которые в 70-80% случаев приводят к инвалидности или смерти пациента.
В медицинской практике чаще встречаются поражения сосудов почек и диабетическая ангиопатия сетчатки глаз. В целом, заболевание носит системный характер.
Диабетические ангиопатии нижних конечностей по МКБ-10 отмечены кодами Е10.5, Е11.5.
Симптомы
Симптомы диабетической ангиопатии различаются по степени поражений сосудов и масштаба их повреждений.
Признаки заболевания:
- Снижение температуры тела в отдельных местах (ногах, стопах).
- Отсутствие пульса при прощупывании артерий конечности.
- Сухость кожи, синюшность и покраснения.
- Выпадение волос на кожном покрове пораженной конечности.
- Наличие ишемического отека.
Микроангиопатию принято делить на 6 степеней:
- При нулевой степени у больного нет жалоб, но при обследовании обнаруживается начальные патологические изменения сосудов.
- 1 степени характерна бледность кожи ног, небольшие язвочки на её поверхности, не вызывающие боли.
- 2 степень. Язвы более глубокие, могут доходить до мышц и костей, вызывают болевые ощущения.
- 3 степень. Наблюдается появление некроза (отмирания тканей) по краям язв. Появляются отеки, покраснения кожи вокруг поражений, возможно развитие гнойных нарывов и воспаление костной ткани.
- 4 степень. Некрозы поражают кожу за пределами язв, могут переходить на пальцы, часть стопы.
- 5 степень (самая тяжелая). Почти вся стопа больного подвержена некрозу, в таких случаях проводится ампутация отмершей конечности.
Стадии развития макроангиопатии:
- Сначала больного могут беспокоить быстрая утомляемость, слабость ног, онемение пальцев, утолщение ногтей на них. Возможно наличие небольшой перемежающейся хромоты, сильное потение и замерзание конечностей.
- Во второй стадии у пациента заметна бледность кожи ног, повышенная потливость и замерзание конечностей даже в жару, хромота возникает чаще – на промежутках от 50 до 200 метров.
- Третья стадия отличается теми же симптомами с добавлением болей в ногах, которая усиливается по ночам, появляются судороги. Может быть покалывание и жжение кожных покровов, их сухость и шелушение. В горизонтальном положении кожа бледнеет, при хождении – приобретает синий оттенок. При более тяжелом течении болезни возникают отеки, язвы с проявлением некроза.
- На четвертой стадии происходит отмирание пальцев, иногда всей стопы. Болезнь сопровождается сильной слабостью пациента и повышенной температурой (при инфекционном поражении).
Диагностика
Для подтверждения диагноза диабетической ангиопатии нижних конечностей не достаточно первичного осмотра врача и жалоб пациента.
Требуется измерить уровень сахара в крови, сдать анализ мочи, провести полное обследование состояние сосудов с использованием современного медицинского оборудования:
- Компьютерная диагностика (видеокапилляроскопия).
- Рентген (ангиография с использованием контрастных веществ).
- Измерение давления и пульса сосудов стопы и бедренной артерии.
- УЗИ (цветное сканирование сосудов допплеровским датчиком).
Лечение
Вовремя начатое лечение может предотвратить гангрену. При отказе или несоблюдении предписаний врача развитие гангрены в 90% случаев происходит на протяжении 5-ти лет от начала возникшей ангиопатии. Примерно 10-15% больных погибают от заражения крови из-за некроза, остальные «зарабатывают» инвалидность.
Специфическое лечение (препараты и методы):
- Назначение статинов (аторвастатин, симвастатин) и антиоксидантов (например, витамина Е).
- Использование метаболических препаратов (триметазидин, милдронат, тиатриазолин).
- Средства для разжижения крови (гепарин, клопидогрель, кардиомагнил).
- Применение биогенных стимуляторов (алоэ, ФиБС).
- Прием ангиопротекторов (пармидин, ангинин, дицинон).
- Удаление отмерших тканей путем ампутации (при гангрене – всей стопы или ноги).
Для лечения микроангиопатий назначается лазерная терапия, необходимая для восстановления кровотока, метаболизма и насыщения тканей кислородом.
Хороший эффект дают внутривенные введения кровезаменителей (3-6 капельниц на курс).
На ранних стадиях заболевания большинству диабетиков рекомендована лечебная физкультура. Она включает ходьбу, упражнения Бюргера по 10-15 минут в день.