Стадии сахарного диабета 1 типа
Этот тип диабета связан с недостаточной выработкой поджелудочной железой собственного инсулина или его полным отсутствием. СД1 – болезнь молодых, причем с каждым годом болезнь все больше молодеет; проявления диабета обнаруживают даже у младенцев. Чтобы правильно лечить болезнь, нужно ее изучить и подробно описать.

В конце 20 века была предложена концепция развития СД1, включающая в себя следующие стадии диабета:
- Генетическая предрасположенность;
- Провокация;
- Явные иммунологические отклонения;
- Латентный диабет;
- Явный диабет;
- Тотальный диабет.
Стадия генетической предрасположенности начинается буквально с периода зачатия. Эмбрион может получить гены, которые способствуют развитию СД1, и гены, которые защищают организм от диабета. На этой стадии вполне возможно выявить опасные комбинации генов и определить их носителя в группу риска.
Замечено, что в семьях, где папа и мама страдают СД1, у ребенка симптомы диабета обнаруживают в более раннем возрасте, чем он был диагностирован у его родителей; актуально именно у детей до 5 лет часто манифестирует СД1.
На стадии провокации начинает развиваться аутоиммунный процесс: клетки поджелудочной железы разрушаются собственной иммунной системой. “Запустить” этот опасный процесс могут следующие факторы:
- Атака вирусов (краснуха, герпес, эпидемический паротит и другие);
- Стрессовая ситуация;
- Химическое воздействие (лекарственные препараты, гербициды и другие);
- Особенности питания.
На стадии развития иммунологических нарушений начинается повреждение бета-клеток поджелудочной железы; единичные клетки погибают. Нарушается характер секреции инсулина: вместо пульсирующего “вброса ” гормона он вырабатывается постоянно.
Людям из группы риска рекомендуется периодически сдавать анализы, позволяющие выявить эту стадию:
- Тесты на наличие специфических антител;
- Тест на толерантность к глюкозе (внутривенный).
На латентной стадии убыстряется аутоиммунный процесс, ускоряется гибель бета-клеток. Секреция инсулина нарушена необратимо. На этом этапе часто регистрируют жалобы больных на слабость и недомогание, постоянные конъюнктивиты и многочисленные фурункулы; явная симптоматика не прослеживается.
На стадии явного диабета у больного обнаруживают клинические признаки диабета. До 90% бета-клеток поджелудочной железы погибли. Чем меньше инсулина вырабатывает организм, тем ярче проявляются признаки заболевания. У больного диагностируют:
- Полиуремию;
- Полидипсию;
- Снижение веса.
На этой стадии анализ на C-пептиды свидетельствует о наличии остаточной секреции инсулина. В анализе мочи обнаруживают кетоновые тела.
Для того, чтобы исключить наличие у больного СД2, достаточно выявить один из нижеперечисленных признаков:
- Кетонурия;
- Потеря массы тела;
- Отсутствие метаболического синдрома.
На стадии тотального диабета у больного бета-клетки поджелудочной железы полностью теряют активность. Эта стадия длится до конца жизни диабетика. Он нуждается в постоянных инъекциях инсулина, если он перестанет получать экзогенный гормон, его ждет смерть от диабетической комы.
Анализы на этой стадии показывают полное отсутствие выработки инсулина.
Патогенез основных клинических проявлений СД-1
Гипергликемия, обусловленная пониженной утилизацией глюкозы тканями вследствие недостаточной секреции инсулина, приводит к глюкозурии, поскольку превышает уровень почечного порога, а это делает невозможным полную реабсорбцию глюкозы из первичной мочи в почечных канальцах. Попадание глюкозы в мочу вызывает осмотический диурез, проявляющийся полиурией, чаще умеренной, не превышающей 3-4 л в сутки, но иногда достигающей 8-10 л и более.
Гиперосмолярность крови, обусловленная повышенным уровнем гликемии, а также снижением объема циркулирующей крови вследствие полиурии, стимулирует центр жажды головного мозга, что проявляется полидипсией. Последняя является компенсаторной реакцией организма, направленной на восстановление водного баланса. При нехватке инсулина глюкоза для большинства клеток становится малодоступной, и пациент начинает испытывать голод.
Полифагия также своего рода компенсаторная реакция, позволяющая в какой-то мере увеличить поступление источников энергии в организм и нивелировать их потерю вследствие глюкозурии. Снижение массы тела происходит в результате преобладания катаболического влияния контринсулиновых гормонов, концентрация которых увеличивается при декомпенсированном диабете над анаболическим влиянием инсулина в условиях его дефицита. Выпадение анаболического влияния инсулина ведет к активации липолиза, протеолиза и похуданию. Снижению массы тела способствует также общая дегидратация.
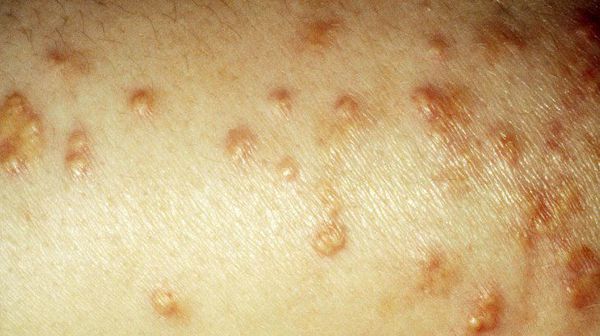
При осмотре больного с впервые выявленным СД-1 обращает на себя внимание сухость кожи и слизистых оболочек, понижение тургора кожи. Нередко наблюдаются грибковые заболевания, гнойные поражения кожи — акне, фурункулы и др
Характерно своеобразное покраснение кожи щек, области надбровных дуг, подбородка — диабетический рубеоз. Он появляется преимущественно при кетозе, кетоацидозе и объясняется расширением капилляров. Иногда встречается желтушное окрашивание кожи — ксантоз — в основном в области ладоней и стоп. Это явление вызвано с отложением каротина, главным образом в роговом слое кожи, вследствие функциональной недостаточности печени и связанного с ней нарушения превращения каротина в витамин А.
Слизистая оболочка полости рта вследствие развития дефицита витаминов группы В нередко становится ярко красной, «лаковой», в углах рта появляются трещины. У больных сахарным диабетом (СД) значительно чаще, чем у здоровых, выявляются пародонтоз, стоматиты, гингивиты.
У большинства больных с впервые выявленным сахарным диабетом 1-го типа наблюдается увеличение размеров печени за счет усиленного отложения в ней жира — жировая инфильтрация печени.
СД-1 чаще развивается у лиц молодого возраста, пик манифестации в детском и юношеском возрасте (табл.4). Начало заболевания острое, симптомы нарастают в течение нескольких месяцев или дней. В случае запоздалой диагностики, особенно при возникновении заболевания в детском и юношеском возрасте, происходит быстрое нарастание метаболических нарушений вплоть до развития тяжелого кетоацидоза или даже диабетической комы.
На фоне лечения инсулином, по мере нормализации обменных расстройств, у небольшой части больных значительно повышается толерантность к глюкозе, что сопровождается снижением дозы вводимого инсулина, иногда вплоть до его отмены. Такая ремиссия заболевания получила название «медовый месяц больного диабетом». Она может продолжаться от нескольких месяцев до 2-3 лет. В последующем болезнь как бы возобновляется, нарушения углеводного обмена приобретают стойкий характер и больные нуждаются в пожизненном лечении инсулином.
Степени сахарного диабета
Существует 3 степени такого заболевания, но как известно, сахарный диабет имеет самые легкие 2 степени, которые можно без проблем излечить и контролировать уровень глюкозы в крови. Степени заболевания бывают такие:
- 1 степень (легкая). Сахарный диабет 1 степени находится на начальной стадии, то есть уровень глюкозы не превышает больше чем 6,0 моль/литр. Также, глюкоза не выделяется в моче, поэтому диабет 1 степени можно назвать безопасной и легко излечимой, если вовремя взяться за профилактику.
- 2 степень (средняя). Диабет 2 степени является более опасной и тяжелой, так как уровень глюкозы начинает превышать нормальное количество. Также, нарушается нормальное функционирование органов, точнее: почек, глаз, сердца, крови и нервных тканей. Также, уровень сахара в крови достигает более 7,0 моль/литр, это значит, что состояние здоровья может ухудшиться куда хуже и из-за этого могут возникнуть различные расстройства органов.
- 3 степень (тяжелая). Заболевание является на более обостренной стадии, поэтому его сложно будет излечить с помощью медицинских препаратов и инсулина. Сахар и глюкоза превышают 10-14 моль/литр, это значит, что работа кровообращения ухудшиться и кровяные кольца могут рушиться, вызывая заболевания крови и сердца. Также, могут возникать серьезные проблемы со зрением, которое в процессе прогресса заболевания значительно портиться и теряет свою остроту.
Стадии сахарного диабета и их признаки
Сахарный диабет имеет несколько условно выделенных стадий течения:
- первая – скрытый период (его можно обнаружить только по анализам крови, симптомы отсутствуют);
- вторая – явный, или манифестный (типичные изменения сахара крови, триада признаков: жажда, обильное мочевыделение, изменение аппетита и веса тела);
- третья – сосудистые осложнения (ангиопатия) с поражением почек, нижних конечностей, глаз, сердца, мозговых артерий (нефропатия, полинейропатия, ретинопатия, ухудшение коронарного и мозгового кровотока), острые колебания сахара в крови: кома гипогликемическая, гипергликемическая, кетоацидотическая и лактатацидотическая;
- четвертая – последствия осложнений: почечная недостаточность, гангрена с необходимостью ампутации стопы, слепота, инфаркт, инсульт, стойкая утрата трудоспособности (инвалидность).
А здесь подробнее о сахарном диабете у женщин.
Риски появления начальной стадии
Выявление начальной (ранней) стадии сахарного диабета 2 типа возможно при обследовании пациентов с высоким риском болезни:
- диабет у кровных родственников или при беременности (гестационный);
- ожирение;
- низкая двигательная активность;
- питание с избытком сладостей, мучного, жирной пищи, алкоголя и недостатком овощей, свежих фруктов и ягод, цельнозерновых каш;
- высокое артериальное давление (от 140/90 мм рт. ст.);
- избыток холестерина в крови (от 6,3 ммоль/л);
- заболевания поджелудочной железы;
- поликистоз яичников у женщин.
Ранняя стадия
На ранней стадии могут быть неспецифические (характерны не только для диабета) признаки:
- частые инфекционные болезни – простудные, грибковые (часто хроническая молочница);
- распространенный кариес, кровоточивость десен, воспаление в полости рта, расшатывание зубов;
- зуд кожи и промежности, сухость, раны долго не заживают;
- сбой цикла у женщин, снижение потенции у мужчин;
- приступы голода, жажды;
- сухость во рту;
- потливость, приливы жара;
- повышенная утомляемость;
- нарушения сна, частые пробуждения по ночам;
- перепады настроения;
- головная боль;
- нарушения зрения;
- онемение и покалывание в ногах;
- учащение и усиление мочеиспускания.
При предрасположенности к сахарному диабету (наличии факторов риска) даже один из этих признаков – это повод для обследования у эндокринолога
Очень важно, что для выявления ранней стадии диабета 2 типа недостаточно анализа крови на сахар, необходим тест на толерантность к глюкозе, исследование гликированного гемоглобина
Для первого типа диабета постепенное начало не типично. До тех пор, пока есть еще образование инсулина в поджелудочной железе, организм справляется с переработкой поступающих с пищей углеводов, а потом резко наступает ухудшение состояния.
Промежуточные: манифестная и осложнения
Манифестный сахарный диабет (явный) проявляется остро (чаще 1 типа) или постепенно (обычно 2 типа), их общие признаки:
- жажда (потребность в воде может достичь 5-10 литров в сутки);
- повышенное выделение мочи, недержание (обычно у детей и пожилых пациентов);
- усиленный аппетит, непреодолимое влечение к сахару и мучному, потеря веса при 1 типе, устойчивое к лечению ожирение при 2 типе;
- сухость, зуд кожи, высыпания;
- низкая работоспособность, постоянная слабость;
- судороги в ногах;
- ухудшение остроты зрения.
При длительном течении болезни, пренебрежении рекомендациями по диете и приему медикаментов развиваются сосудистые осложнения:
- распространенный атеросклероз (ангиопатия) – поражение коронарных сосудов (стенокардия), артерий ног (перемежающаяся хромота), мозговых (ухудшение памяти, головные боли, головокружение);
- разрушение нервных волокон конечностей (полинейропатия) – снижение чувствительности, отечность, зябкость или жжение, онемение, синдром диабетической стопы (боли, трофические язвы);
- повреждение сетчатой оболочки глаз (ретинопатия) – снижение зрения;
- нарушение фильтрации мочи почками (нефропатия).
На этой стадии возникают и резкие колебания сахара в крови, возможны диабетические комы (кетоацидотическая, гиперосмолярная), резкое падение глюкозы (гипогликемическая кома).
Последняя стадия
На последней стадии сахарного диабета проявляются последствия сосудистых осложнений:
- почечная недостаточность;
- гангрена конечностей с необходимостью ампутации;
- острые сосудистые катастрофы (инфаркт миокарда, инсульт);
- слепота.
Все эти состояния приводят к потере трудоспособности, инвалидности, а при отсутствии адекватного лечения возможен смертельный исход.
Диета при СД
Остановить прогрессирование недуга поможет диетический рацион. Диета начинается из того, что человеку расписывается схема питания. Питаться нужно по часам, это даст возможность привести глюкозу в норму. Кроме того, в последующем не понадобится прием сильных медикаментов. Диета направлена на то, чтобы вылечить сахарный диабет или приостановить его развитие. Для этого нужно:
- Отказаться от употребления алкогольных напитков и курения.
- Не кушать жареной, острой, жирной, соленой и копченой пищи.
- Отказаться от консерваций (фабричных и покупных).
- Исключить баклажан, картофельные блюда.
- Ограничить в меню черешнею, дыни, экзотические фрукты.
Для разнообразия составлять примерное меню врачи советуют на 7 суток. В конце недели составляйте новое меню на следующие 7 суток. Это поможет разнообразить и обогатить рацион. В диетическом рационе разрешено использование продуктов:
- мясных — курятины, до 120 г телятины, нежирной свинины;
- овощей — до 100 г помидоров, огурцов, цветной и белокочанной капусты, бобов;
- фруктов — по 50 г единоразово — яблок, груш, апельсинов, грейпфрута, сухофруктов без сахара;
- ягод — красной смородины, клюквы, малины, черники;
- морса, компота, кефира;
- крупы — 120 г гречки, бурого риса, овсянки, пшенной и перловой крупы;
- масла — 5—10 г оливкового и льняного.
Суть заболевания
Сахарный диабет – это заболевание, развитие которого провоцирует нарушенный обмен веществ в организме. По причине нарушенного обмена углеводов и воды, происходят различные сбои в работе поджелудочной железы. Ее клетки повреждаются и количество вырабатываемого ею гормона (инсулина) постепенно уменьшается. А ведь именно инсулин является ответственным за переработку сахара в глюкозу. Когда в организме наблюдается его дефицит, сахар начинает активно скапливаться в крови и выводиться через мочевыделительные пути вместе с мочой.
В результате этого клетки организма не получат необходимую им для нормального функционирования энергию (энергией для них является непосредственно глюкоза), перестают удерживать в себе влагу и погибают. Итогом является развитие других заболеваний, которые могут приводить к серьезным последствиям, например, гипертонии, инсульта, инфаркта миокарда и т. д.
Заболевание может быть как врожденным (то есть, развиваться на фоне наследственной предрасположенности), так и приобретенным. Однако от этого вовсе не зависит тяжесть протекания болезни. Диабетики в равной степени нуждаются в компенсации инсулина и страдают от осложнений. Причем самыми распространенными из них являются диабетическая ретинопатия (снижение зрения), диабетическая стопа, атеросклероз, гангрена, почечная недостаточность и другие.
Механизм развития диабета является условным, так как в настоящее время врачи признают его лишь частично. Обуславливается это тем, что данное заболевание имеет два основных типа и оба они кардинально отличаются друг от друга. Однако, существует так называемый гипергликемический индекс, который берется за основу развития болезни. Чтобы понять, что это такое, необходимо пару слов рассказать о таком состоянии, как гипергликемия, характерная для обоих типов диабета.

Гипергликемия представляет собой состояние, которое характеризуется повышенным уровнем сахара в крови. Происходит это по причине того, что сахар, поступающий в организм вместе с пищей, не перерабатывается глюкозой из-за нехватки инсулина. На фоне этого клетки начинают страдать от дефицита энергии, так как гормон прекращает с ними взаимодействовать.
Такое объяснение развития сахарного диабета обуславливается тем, что гипергликемия может развиваться и на фоне других патологий, к которым относятся:
- гиперфункция щитовидной железы (гипертиреоз);
- доброкачественные опухоли надпочечников (они занимаются продуцированием гормонов, которые обладают противоположными инсулину свойствами);
- чрезмерная активность надпочечников (может происходить как под влиянием нарушенного гормонального фона, так и при развитии других заболеваний);
- цирроз печени;
- соматостатинома (гормонально-активная опухоль поджелудочной железы);
- глюкагонома (злокачественная опухоль поджелудочной железы);
- транзиторная гипергликемия (характеризуется периодическим и кратковременным повышением сахара в крови).
Так как состояний, при которых уровень глюкозы в крови выходит за пределы нормы, много, истинной гипергликемией признано считать то состояние, которое возникает на фоне первичного нарушения действия инсулина.

По этой причине, чтобы поставить правильный диагноз, врачи в обязательном порядке должны провести полное обследование пациента на предмет выявления вышеописанных заболеваний. Если во время диагностики их наличие было подтверждено, то сахарный диабет в данном случае является условным и носит временный характер. Он весьма излечим, достаточно просто провести правильную терапию основного заболевания, так как после этого функциональность поджелудочной и чувствительность тканей к инсулину восстанавливается.
Если же вышеописанных заболеваний во время обследования пациента не было выявлено, это может свидетельствовать о развитии истинного сахарного диабета. Однако и в этом случае, для постановки точного диагноза и назначения терапии, потребуется провести несколько дополнительных тестов.
Патогенез заболевания
Первый тип является, по сути, аутоиммунным процессом, когда свой иммунитет начинает выработку антител против клеток поджелудочной. Он принимает их за чужеродные, но может развиваться и по невыясненным причинам.
При СД1 гипергликемия не может сниматься своим инсулином, потому что его нет. Компенсаторная реакция организма в этом случае – выведение избытка сахара посредством урины, и мочеиспускание учащается. Параллельно ему развивается обезвоживание в организме. Начинается расщепление жиров из-за нехватки воды и питания, и человек худеет.
Картина при диабете 2 типа совсем иная: в крови много и инсулина, и сахара, но клетки к инсулину резистентны. Сахар проникнуть не может. Инсулин перестает играть роль ключика в клетках, который раньше помогал сахару в клетки проходить.
Инсулин зашкаливает – возникает гиперинсулинемия. Печень все же старается накормить глюкозой клетки и производит ее из любых источников. Но такие продукты негативны для поджелудочной, они бьют по ней, и ее работа нарушается.
В конечном итоге выработка инсулина прекращается. Далее в стадии диабета сахар в крови свое действие переносит на стенки сосудов, разъедая их. Поврежденные места заполняет холестерин – запускается атеросклероз. Поражаются в первую очередь капилляры, нервные окончания, и начинаются осложнения диабета.
Симптомы сахарного диабета 2 типа
Чаще всего симптоматика при СД II типа выражена слабо, поэтому данное заболевание можно обнаружить благодаря результатам лабораторных исследований. Поэтому людям, относящимся к группе риска (наличие ожирения, высокого давления, различных метаболических синдромов, возраст от 40 лет), следует проходить плановое обследование для исключения или своевременного выявления болезни.
К основным симптомам СД II типа следует отнести:
- перманентную и немотивированную слабость, сонливость;
- постоянную жажду и сухость во рту;
- полиурию — учащённое мочеиспускание;
- усиленный аппетит (в период декомпенсации (прогрессирования и ухудшения) болезни аппетит резко снижается);
- кожный зуд (у женщин часто возникает в области промежности);
- медленно заживающие раны;
- затуманенное зрение;
- онемение конечностей.
Период декомпенсации заболевания проявляется сухостью кожи, снижением упругости и эластичности, грибковыми поражениями. В связи с аномально повышенным уровнем липидов возникает ксантоматоз кожи (доброкачественные новообразования).
У больных СД II типа ногти подвержены ломкости, потере цвета или же появлению желтизны, а 0,1 – 0,3% пациентов страдают липоидным некробиозом кожи (отложения жиров в разрушенных участках коллагенового слоя).
Помимо симптомов самого СД II типа дают о себе знать также симптомы поздних осложнений заболевания: язвы на ногах, снижение зрения, инфаркты, инсульты, поражения сосудов ног и другие патологии.
Стадийность развития диабета
Существует 4 стадии диабета, каждая из которых имеет свои особенности протекания болезни:
- Первая стадия. Является самой легкой, так как уровень сахара в крови быстро нормализуется при правильном питании и приеме сахаропонижающих препаратов. Но следует отметить, что данное заболевание на этом этапе своего развития диагностируется крайне редко, так как уровень сахара в крови не превышает 7 ммоль/л и не выделяется вместе с мочой. При этом сам пациент чувствует себя вполне удовлетворительно и не замечает у себя симптомы развития диабета.
- Вторая стадия. Наблюдается повышение уровня глюкозы в крови за пределы 7 ммоль/л, появляются признаки развития осложнений. При развитии второй стадии сахарного диабета происходит поражение некоторых органов и систем. Наиболее часто на этом этапе течения болезни отмечается поражение зрительных органов, почек и сосудистой системы.
- Третья стадия. На данном этапе развития СД уровень глюкозы в крови повышается до значений 14 ммоль/л и начинает активно выделяться с мочой. У больного отмечаются выраженные признаки осложнений – резкое ухудшение зрения, онемение конечностей, резкие скачки артериального давления и т. д. Сахаропонижающие препараты и диеты не дают положительных результатов, а потому на 3 стадии СД уже назначаются инъекции инсулина.
- Четвертая стадия. Последняя и запущенная форма болезни, которая отличается повышением уровня сахар в крови до максимальных пределов – 25 ммоль/л и выше. При сдаче анализов отмечается появление высокой концентрации глюкозы и белка в моче (последнего в норме вообще не должно быть). Общее состояние становится еще хуже. Помимо ухудшения зрения и гипертонии, у больного диагностируется почечная недостаточность, а на нижних конечностях появляются трофические язвы, которые со временем приводят к развитию гангрены. В данном случае диеты, умеренные нагрузки и сахаропонижающие препараты не дают положительного результата. Пациент вынужден постоянно «сидеть» на инсулине и периодически проходит курс лечения в стационаре.
Гангрена является самым распространенным осложнением запущенного диабета
Различают четыре стадии развития сахарного диабета, по степени тяжести патологических изменений, интенсивности симптомов и присоединения сопутствующих осложнений:
- Компенсированный диабет или начальная (исходная) стадия. Характеризуется адекватной работой компенсаторного механизма. С помощью лекарственной терапии и правильной организации питания, удается поддерживать стабильный уровень гликемии. Показатели сахара соответствуют легкой степени болезни и хорошей компенсации диабета: ⩽ 7,8 ммоль/л натощак и не более 13 ммоль/л – после еды. Опасность развития осложнений минимальная.
- Стадия субкомпенсации. Прогрессирует симптоматика болезни, возникают затруднения в нормализации сахарного уровня. Значения глюкозы ⩽ 8 ммоль/л до еды, не более 15 ммоль/л – после принятия пищи, пропорциональны удовлетворительной компенсации или гликемии средней степени тяжести. Развиваются осложнения сосудистого характера (ангиопатия), нарушается работа гепатобилиарной системы, сердца, ЦНС (центральной нервной системы).
- Декомпенсированный диабет. Декомпенсация заболевания является конечной стадией, с неудовлетворительными показателями тяжелой гликемии (более {amp}gt; 15.1 ммоль/л. на голодный желудок). Прогрессируют ангиопатии сосудов почек, нижних конечностей, органов зрения, головного мозга. Показатели сахара в крови могут подниматься до 20 ммоль/л, что соответствует развитию прекомы. Увеличивается риск диабетического криза, с дальнейшим переходом в коматозное состояние с сахарными значениями более 55 ммоль/л.
Каждой стадии сахарного диабета соответствует психосоматическая симптоматика и внешние изменения, усиливающиеся по мере прогрессирования болезни. В задачи терапии входит:
- контроль и компенсации гликемии до значений максимально приближенным к норме;
- замедление процесса развития хронических сосудистых осложнений, и снижение риска развития острых состояний.
По мере прогрессирования патологии, увеличиваются дозы медицинских препаратов, и ужесточаются правила лечебной диабетической диеты. Основные симптомы 1 и 2 типа диабета схожи, разница заключается в скорости их нарастания.
Лечение панкреатогенного сахарного диабета
После диагноза, необходимо заняться и проработать профилактику. Вредные привычки только усугубят положение, отказ от них станет правильным решением. Нужно составить правильный рацион питания и скорректировать образ жизни, добавив больше физического труда или наоборот чаще отдыхать.
Комплекс лечения заключается в следующийм:
- Правильная диета. Употребление белков и фруктов должно стать больше чем обычно. Сдобные, жареные, сладкие, копченные и острые блюда запрещены диабетикам 3 типа. Мясо и рыбы будет главным источником энергии. Разнообразные крупы без сахара возможны для употребления. Нужно стараться как можно чаще перекусывать. Раз в 4 часа будет достаточно. Добавки в виде соуса и майонеза категорически исключены.
- Лекарственные препараты. Специально созданные препараты для контроля пищеварения. Улучшают метаболизм и борются с обострением панкреатита. Назначают сахаропонижающие препараты.
- Послеоперационный курс. Врачи назначают после вмешательств на поджелудочной железе употреблять инсулин.
Инструкция: в каких дозировках принимать Диабетон
Препарат Диабетон назначается больным диабетом для снижения уровня сахара в крови.
Выпускается в форме таблеток, принимаемых внутрь через рот. Причисляется к группе противодиабетических лекарств, содержащих сульфонилмочевину.
Понижение сахара в крови достигается за счет стимуляции таблетками выработки инсулина и его высвобождения в кровоток.
Преимущества препарата
Таблетки Диабетон – препарат второго поколения, состоящий в группе производных сульфонилмочевины.
В отличие от своих аналогов имеет преимущества:
- Помогает восстановить ранний пик, а не вторую стадию выработки инсулина: уровень гормона инсулина в крови диабетика возрастает ненадолго.
- Благодаря этому улучшается холестерин, прибавка в весе снижается, замедляется развитие атеросклероза.
- Диабетон стимулирует только те рецепторы сульфонилмочевины, которые располагаются на бета-клетках поджелудочной железы. За счет этого таблетки имеют меньше побочных эффектов.
- Малый риск сердечнососудистых осложнений.
При всех своих достоинствах, Диабетон как и все производные сульфонилмочевины обладает рядом недостатков. Несмотря на то, что риск возникновения побочных действий у него снижен, он всё же есть.
Стоимость
Цена упаковки на 30 таблеток Диабетона по 60 мг составляет от 275 до 320 рублей.
Существуют названия Диабетона MB или MR – нет никакой разницы, действие и состав у них совершенно одинаковый.
Противопоказания:
- Гиперчувствительность к компонентам препарата.
- Тяжелая форма почечной или печеночной недостаточности.
- Сахарный диабет 1 типа.
- Период беременности и грудного вскармливания.
- Диабетическая кома или состояние, близкое к ней.
- Возраст пациента до 18-ти лет.
Диабетон принимают с осторожностью при состояниях, требующих частого введения инсулина (тяжелые операции или травмы, инфекционные болезни, ожоги большого масштаба), при большом возрасте пациента или в случае алкоголизма
Инструкция по применению
Таблетки Диабетон принимают вовнутрь (перорально). Дозировку и режим приема может устанавливать только врач, индивидуально для каждого пациента в зависимости от тяжести диабета, уровня сахара в крови и результата анализа на гликированный гемоглобин.
Суточная доза может составлять от 1 до 4 таблеток. Чаще всего назначают по 2 таблетки Диабетона в день (по одной утром и вечером, запивая водой во время приема пищи).
Одновременно с этим препаратом нельзя принимать миконазол.
Условия хранения
Диабетон рекомендуется держать в недоступном для детей месте. Температура хранения – не более 25 градусов по Цельсия.
Максимальный срок годности составляется 3 года со дня выпуска.
Побочные эффекты
Диабетон может вызывать те же побочные действия, как и все остальные лекарства – производные сульфонилмочевины. Однако при приеме Диабетона они проявляются намного реже и в более лёгкой форме, главное соблюдать инструкцию по применению.
Список побочных явлений:
- Аллергические реакции.
- Гипогликемия.
- Диспептические состояния (очень редко).
- Гематологические нарушения (в обратимой форме).
Наибольшую опасность представляет собой гипогликемия, появляющаяся в результате неверной дозировки таблеток.
Аналоги
Дешевые препараты-аналоги Диабетона часто оказываются менее эффективными. Основным действующим компонентом препарата выступает гликлазид.
Большую популярность из них имеет препарат Диабетон MR (где MR в названии расшифровывается как modified release -модифицированное высвобождение). Врачи прописывают эти таблетки больным сахарным диабетом 2 типа.
Аналоги Диабетона:
- Глидиаб,
- Гликлада,
- Гликлазид,
- Глюкостабил,
- Диабеталонг,
- Диабефарм,
- Диабинакс,
- Диабрезид,
- Диатика,
- Предиан,
- Реклид.
Лекарства, перечисленные в списке, содержат в составе гликлазид.
Причем они могут быть модифицированного высвобождения, или быстрого действия.
Специалисты рекомендуют выбирать таблетки гликлазида именно модифицированного высвобождения, которые намного реже вызывают состояние гипогликемии, отчего считаются более эффективными.
Помните, что самолечение небезопасно для вашего здоровья и может принести непоправимый вред.
Осложнения последней стадии
По степени тяжести и скорости развития, осложнения классифицируют, как острые и хронические. Последний вид осложнений в декомпенсированной стадии присутствует практически всегда. К ним относятся:
- Атеросклеротическое поражение сосудов холестериновыми наростами. Развивается в результате нарушения обменных процессов (в частности, белкового и жирового). Впоследствии провоцирует гипертонию, ишемическую болезнь (ИБС), инфаркты, инсульты, сердечную недостаточность.
- Диабетическая полинейропатия нижних конечностей (ДПН). Характеризуется отмиранием нервных и мышечных волокон, вследствие воздействия глюкозы на мелкие сосуды (микроангиопатия) и крупные артерии (макроангиопатии). При декомпенсации развивается синдром диабетической стопы. Конечным результатом является некроз тканей и гангрена.
- Нефропатия диабетическая. Патологическая трансформация сосудистой ткани почек в соединительную ткань. При этом осложнении снижается фильтрация почек. В итоге развивается почечная недостаточность.
- Дерматозы. Из-за нарушения обмена веществ и циркуляции крови, кожа не получает достаточного питания. Любая инфекция становится причиной появления эрозий и язв на эпидермисе. Процесс заживления крайне сложный и длительный.
- Не воспалительное поражение сетчатки глаза (ретинопатия). Возникает на фоне сосудистых нарушений. Может привести к полной слепоте.
- Остеопороз и остеоартропатия диабетическая. Истончение костной ткани и деформация суставов, вследствие недостатка питательных веществ.
- Психопатологические и нервно-психологические отклонения. Проявляются, как следствие депрессии, повышенной нервозности и раздражительности, нередко, присущей диабетикам.
- Диабетическая гепатопатия. Ожирение и уплотнение печеночных тканей из-за сбоя процессов переработки и обмена нутриентов (белков, жиров, углеводов). Конечной стадией является жировой гепатоз и печеночная недостаточность.

Острые состояния
При возникновении осложнений острого характера, пациент нуждается в экстренной медицинской помощи. В противном случае не исключается возможность летального исхода.
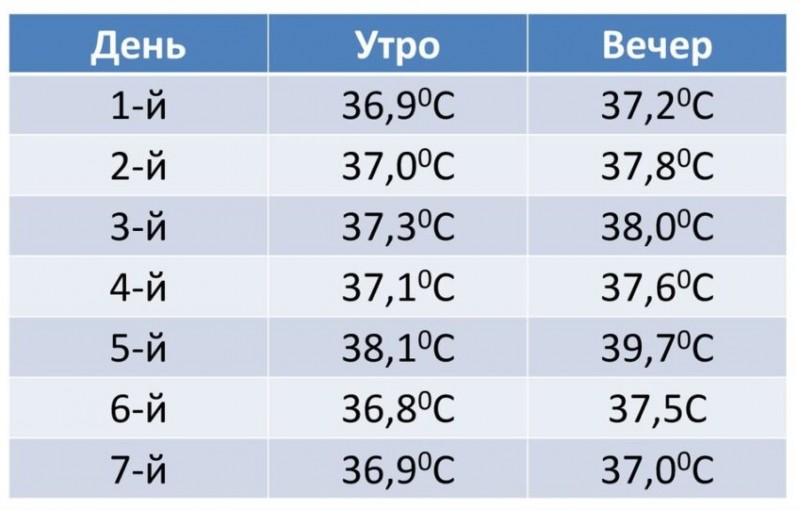
- Диабетический криз. Этот диагноз может иметь два полярных проявления: гипогликемия (стремительное падение уровня глюкозы) и гипергликемия (форсированный скачок сахара при остром дефиците инсулина). При отсутствии своевременного купирования, оба состояния могут привести к диабетической коме.
- Диабетический кетоацидоз (ДКА). Состояние, при котором в крови резко повышается уровень кетоновых (ацетоновых) тел. Развивается на фоне стабильной гипергликемии (повышенном уровне глюкозы в крови), нарушении обменных процессов, и ацетонемии (кетонемии). Характеризуется острой интоксикацией, без врачебного вмешательства угрожает комой и летальным исходом.
- Лактоацидоз. Возникает, как реакция на переизбыток молочной кислоты. Осложнение опасно развитием гиперлактацидемической комы.
Важно! Симптомы острых осложнений имеют тенденцию к стремительному нарастанию. При отсутствии неотложной помощи, летальный исход возможен в течение нескольких часов