Хирургия позвоночника у больных диабетом
Операция на позвоночнике при диабете даже при сегодняшнем уровне развития науки и медицины остаются весьма проблематичными. Причем, проблемы начинают возникать не именно во время проведения операции, а в период реабилитации. Сложнее всего пациентам с инсулинозависимой формой диабета – у 78% прооперированных были выявлены осложнения той или иной формы тяжести.
В заключении можно сказать, что любые хирургические операции больных с диагнозом диабет вполне возможны. И успешность радикального лечения во многом зависит от правильности медикаментозной корректировки состояния пациента и результатов компенсации диабета.
Кроме того, и команда хирургов, и анестезиолог должны иметь достаточный уровень профессионализма для работы с диабетиками.
Подготовка больного
Для того, чтобы снизить вероятность осложнений в послеоперационном периоде и резкого ухудшения состояния пациента, необходим подготовительный этап. Он включает нормализацию уровня сахара, улучшение работы сердца, почек, нервной системы.
Коррекция уровня глюкозы
Рекомендуется питание со строгим ограничением простых углеводов (сахар, мучные изделия, сладкие фрукты), жирной, калорийной пищи и продуктов с холестерином (мясо, субпродукты, полуфабрикаты). Запрещен алкоголь. Требуется достичь показателей сахара крови, близких к норме. При тяжелом течении болезни достаточно, чтобы выделение его с мочой не превышало 5% от суммарной дозы углеводов, принятых за день.
При диабете 2 типа в дополнение к таблеткам может быть добавлен инсулин. Если планируется обширное вмешательство, то за 3 дня всех пациентов переводят на частое дробное введение инсулина до 4-5 раз в сутки. Целевые показатели – 4,4-6 ммоль/л глюкозы в крови.
Для улучшения работы сердца
Требуется лечение сопутствующей ишемической болезни (стенокардии), аритмии, приведение артериального давления к 130/80 мм рт. ст. Для нормализации кровообращения в миокарде назначают Курантил, Предуктал, Рибоксин, Милдронат. При высоком давлении показан Эгилок, Престариум.
Стимуляция функции почек
Для защиты почечной ткани при диабете используют ингибиторы ангиотензинпревращающего фермента (Капотен, Хартил). С их помощью добиваются устойчивого поддержания нормального давления крови внутри клубочков почек, уменьшения потерь белка. Они показаны при нефропатии даже при отсутствии гипертонии. Для снижения проницаемости почечных капилляров применяется Вессел-Дуэ Ф. В диете ограничивается соль до 5 г в сутки.
Лечение полинейропатии
Для улучшения работы нервной системы применяется тиоктовая кислота (Тиогамма, Эспа-липон). Эти препараты предотвращают:
- нарушение тонуса сосудов, обморочные состояния при смене положения тела;
- резкие колебания артериального давления;
- снижение сократимости миокарда;
- атонию (мышечную слабость) мочевого пузыря, кишечника, скелетной мускулатуры.
Сахарный диабет и операция
Люди, страдающие сахарным диабетом, как и любой из нас подвержены риску операции. Спектр оперативных вмешательств больным сахарным диабетом достаточно велик.
Люди, страдающие сахарным диабетом, как и любой из нас подвержены риску операции. Спектр оперативных вмешательств больным сахарным диабетом достаточно велик. По статистике каждый второй больной сахарным диабетом в течение жизни подвергается хотя бы одному хирургическому вмешательству. Но в отличие от здоровых людей, у больных сахарным диабетом существует больший риск осложнений как местных(связанных с заживлением послеоперационной раны), так и общих. Несмотря на возможность серьезных осложнений, сахарный диабет не является противопоказанием к хирургическому вмешательству.
Обязательным условием перед любой операции является компенсация диабета. Даже небольшие оперативные вмешательства (удаление атеромы, вросшего ногтя, вскрытие абсцесса и др.), которые у лиц без диабета можно выполнить амбулаторно, у больных диабетом необходимо проводить в условиях хирургического стационара. При выполнении малых операций, амбулаторного уровня, нет необходимости переводить пациентов с компенсированным сахарным диабетом, получающим таблетированные препараты, на иньекционный инсулин. Перед более серьезными плановыми операциями (особенно со вскрытием полостей) больной независимо от предшествующей терапии нуждается в переводе на инсулин по обычным правилам назначения препарата. В этом случае обычно рекомендуют 3-4-кратное (при тяжелых лабильных формах диабета — 5-кратное) введение простого инсулина под контролем содержания сахара в крови и гликозурии в течение дня. Использование препаратов пролонгированного действия перед операцией исключает возможность адекватной коррекции гликемии во время операции и в послеоперационном периоде.
Больным которым предстоит операция под общим обезболиванием, вводится половина утренней дозы инсулина. Далее в процессе операции коррекция гликемии происходит на основании данных лабораторных показателей. Обычно до полной стабилизации состояния больному вводят простой инсулин от 2 до 6 раз и более в сутки.
Оперативное вмешательство любого уровня сложности у пациентов с сахарным диабетом, может осложниться гнойно-восполительными процессами, стойкими и трудно поддающимися коррекции метаболическими нарушениями. Присоединение вторичной инфекции может привести к полному не заживлению операционной раны, что требует обычно агрессивной тактики во имя спасения жизни пациента.
Поэтому любое плановое оперативное вмешательство должно проводиться на фоне компенсированного сахарного диабета, что делает это вмешательство не опаснее чем у обычных пациентов.
Теги: Нет тегов
Советуем прочитать:
У Вас сахарный диабет…?
В первое время кажется, что вам говорят огромное количество непонятных терминов, акцентируют Ваше внимание на выполнении всех указаний врачей, информируют о страшных осложнениях, но не отчаивайтесь!
Сахарный диабет — это системное полифакторное заболевание, появление которого связано со многими причинами и имеет разнообразные клинические признаки.
Внедрение современных методов лечения сахарного диабета открыло новую эру в диабетологии, позволившую обеспечить большую продолжительность жизни людей с диабетом, повысить качество их жизни и резко снизить развитие острых осложнений.
Диабет понижает способность организма сопротивляться инфекциям.
При сахарном диабете организм человека не в состоянии качественно контролировать уровень глюкозы в крови. Логично было бы предположить, что в этом случае человеку просто надо полностью исключить глюкозу из своего рациона и всё будет в порядке.
Причины заболевания и какие пациенты входят в группу риска?
Согласно статистическим данным очень много пациентов с СД 2 типа имеют избыточную массу тела, а также это люди преклонного возраста.
Только 8% пациентов имеют нормальную массу тела.
Как правило, у человека выявляют сочетание двух и более факторов риска развития недуга.
Рассмотрим факторы, повышающие риск дебютирования болезни:
- Генетическая предрасположенность. При наличии болезни СД2 у одного из родителей вероятность наследования составляет 30%, а если больны оба родителя, то риск возрастает до 60%. По наследству передается обостренная чувствительность к веществу, усиливающему производство инсулина, которое носит название энкефалин.
- Ожирение, избыточная масса тела, злоупотребление вредными продуктами.
- Травматическое поражение поджелудочной железы.
- Панкреатит, вызывающий повреждение бета-клеток.
- Частые стрессы, депрессии.
- Недостаточная физическая активность, преобладание жировой ткани над мышечной.
- Перенесенные вирусы (ветряная оспа, паротит, краснуха, гепатит) – провоцируют развитие болезни у людей с наследственной предрасположенностью.
- Хронические заболевания.
- Пожилой возраст (старше 65 лет).
- Гипертоническая болезнь и увеличенная концентрация триглицеридов в крови по причине злоупотребления жирными блюдами.
Клинические симптомы диабета 1-го типа
Характерной особенностью диабета у детей является стремительное нарастанием симптомов и более тяжелое течение. Ранний симптом – полиурия.
Характерные симптомы:
- полифагия, сменяющаяся анорексией
- тошнота, рвота
- абдоминальные боли
- резкая потеря массы тела за короткое время
- повышенная жажда
У грудных детей:
- жадность при сосании
- беспокойство
- липкая моча
- «накрахмаленные» пеленки
- за короткое время может развиться кома
- при диабете 1-го типа поражаются почти все органы и системы, появляется сухость кожи, присоединяются гнойные и грибковые поражения, кожный зуд, вульвовагиниты, зуд в области промежности
При прогрессировании заболевания развиваются:
- диабетический гепатоз (жировая дистрофия печени)
- поражения желудочно-кишечного тракта, вызванные ферментной недостаточностью
- трофические язвы
Поражение микро- и макрососудов всего организма приводит к поражению почек, глаз (диабетическая ретинопатия, при которой разрушается сетчатка), дистальных отделов верхних и нижних конечностей (диабетическая стопа).
Поражение сосудов сердца может вызвать ишемию, возможны инфаркты у детей.
Диабетическая энцефалопатия проявляется в поражении эмоциональной сферы. Развиваются невриты, полиневриты.
Дети, больные диабетом 1-го типа, отстают в психоэмоциональном и физическом развитии. Формируется диспропорциональное ожирение (отложение жира преимущественно на лице и верхней половине туловища).
Степень тяжести диабета определяется потребностью в заместительной терапии и наличием осложнений. Она же определяет лечение диабета 1-го типа.
Диагноз устанавливается:
Если натощак показатель сахара в крови превышает 5,5 ммоль/л
После еды и постановки глюкозотолерантного теста сахар в крови превышает 9 ммоль/л
При наличии глюкозы в моче (гликозурия)
Обследованию на диабет 1-го типа подлежат дети из группы риска:
- наличие больных сахарным диабетом родственников
- дети, при рождении имеющие массу тела более 4-5 кг
- больные тиреотоксикозом, феохромоцитомой, акромегалией
Сахарный диабет – что это
Большинство ученых склоняются к варианту, что основной причиной все-таки является совокупность нескольких факторов (экология и генетическая предрасположенность).
В мире существует 1 и 2 типы данного заболевания. Еще есть гестационный диабет, который возникает у беременных женщин. Существует еще несколько типов сахарного диабета, однако причина их появления практически всегда связана с нарушениями структур генов, применением специфических химических препаратов, болезнями поджелудочной железы и тому подобное. Некоторые люди одновременно ощущают симптомы 2 основных типов заболевания.
Терапия диабета после операции
Если больному назначается общий наркоз, то за 10-15 минут до него вводится половинная доза утреннего инсулина, а через 30 минут – 20 мл 20% глюкозы внутривенно. Во время и после операции больной находится под капельницей с 5% глюкозы. Каждые 2 часа определяется глюкоза крови, инъекции гормона проводят в соответствии с ее показателями.
После того, как становится возможным самостоятельное питание, переходят на подкожное введение гормона. Для определения доз подсчитывают количество углеводов в пище. Обычно инъекции препарата короткого действия назначают 2-3 раза в первые два дня.
На 3-5 день при условии удовлетворительного состояния и стандартного рациона возможно вернуться к привычной схеме. Для инсулинотерапии используют сочетание длинного и короткого препарата. При диабете 2 типа принимать таблетки для снижения уровня сахара можно ориентировочно через месяц. Критерием отмены уколов является полное заживление раны, отсутствие нагноения, нормализация уровня сахара.
Рекомендации по здоровому питанию
Рекомендации по здоровому питанию одинаковы как для людей с сахарным диабетом, так и без такового:
- регулярно употребляйте пищу, богатую углеводами (хлеб, макаронные изделия, картофель, крупы);
- сократите потребление пищи, богатой насыщенными жирами (мяса и молочных продуктов);
- выбирайте постные сорта и куски мяса, обрезайте видимый жир;
- готовьте пищу на гриле, на пару, варите или запекайте вместо обжаривания на сковороде;
- выбирайте молочные продукты с низким содержанием жира или обезжиренные;
- внимательно изучайте этикетки на продуктах («диетические» продукты могут содержать больше простых сахаров и калорий, чем вы думаете);
Употребляйте в пищу больше овощей и достаточно фруктов;
- исключите из повседневного рациона продукты с высоким содержанием сахара и жиров — пирожные, торты, сладкую выпечку;
- уменьшите потребление соли, для придания вкуса пище попробуйте различные приправы, специи или травы;
- соблюдайте рекомендации по употреблению алкоголя.
Декомпенсированный сахарный диабет – что это такое, как с этим бороться
Многих волнует, что происходит, если врач назначил неправильное лечение сахарного диабета. Так вот, возникает декомпенсированная форма, которая грозит тяжелыми последствиями, приводящими к многочисленным осложнениям.
Диабет в стадии декомпенсации – это особая форма заболевания, которая развивается в случае, если назначено неправильное лечение пациента или недостаточно соблюдена диета. Такое состояние приводит к повреждению систем внутренних органов больного. Причем осложнениями этой стадии могут быть не только заболевания поджелудочной железы, но и всего организма, в этом и состоит основная сложность болезни. Оно требует неотложной консультации квалифицированного опытного врача, назначения качественного лечения и предотвращения осложнений.
Какие могут возникнуть трудности
- Гипогликемия – это мгновенное падение количества глюкозы в крови;
- Кетоацидоз – отравление организма собственными продуктами жизнедеятельности;
- Гипергликемия – наиболее опасное состояние пациента, которое характеризуется резким повышением уровня глюкозы в крови;
- Глюкозория – настолько повышенная концентрация глюкозы, что организм пытается вывести ее с мочой;
- Диабетическая кома – самое тяжелое явление при этом заболевании, которое грозит больному летальным исходом.
Декомпенсированный диабет может привести к любому из этих последствий, поэтому крайне важно вовремя его выявить. Особо важно прислушиваться к своему организму, если у вас сахарный диабет 2 типа
Особо важно прислушиваться к своему организму, если у вас сахарный диабет 2 типа
Симптомы при заболевании 2 типа
Сахарный диабет 2 типа особо опасен, поскольку декомпенсация сахарного диабета грозит непредсказуемыми последствиями, точный прогноз о которых не может дать даже самый опытный врач.
- Снижение массы тела;
- Постоянная ослабленность;
- Повышенная усталость;
- Постоянное мочеиспускание;
- Постоянное чувство сильной жажды;
- Резкое падение остроты зрения.
Сахарный диабет 2 типа считается самой опасной формой, поэтому прислушивайтесь к своему организму чаще.
Поговорим о самой опасной форме
Стадия декомпенсации сахарного диабета вполне способна перерасти в острую форму, которая называется некомпенсированный сахарный диабет. Что это такое и почему возникает?
- Запах ацетона изо рта;
- Запах ацетона из мочи;
- Вечная слабость в теле;
- Постоянное чувство голода;
- Постоянное мочеиспускание;
- Сухость во рту;
- Рвота;
- Постоянные боли в суставах;
- Потеря массы тела.
Некомпенсированный сахарный диабет вызывает тяжелые осложнения. Эта форма является пограничным состоянием между нормальным функционированием организма и инвалидностью.
Осложнения некомпенсированной формы заболевания
- Кетоацидоз – наличие в организме повышенного содержания ацетона, который способен отравлять внутренние органы. Выявляется это осложнение после сдачи анализа мочи, поэтому его нужно сдавать регулярно. Это осложнение часто заканчивается летальным исходом;
- Проблемы с почками;
- Потеря зрения;
- Ампутация конечностей;
- Глюкозурия – это повышенное содержание глюкозы в моче человека. У больных в моче не должна содержаться глюкоза в больших количествах. Если она превышает норму, это говорит о том, что сахара в организме настолько много, что он пытается от него избавиться, выводя вместе с мочой.
Как мы видим, декомпенсированный диабет является очень тяжелым состоянием, которое может привести к инсульту, инфаркту, шоку или даже летальному исходу. Ситуацию осложняет то, что любые симптому могут проявиться буквально за несколько минут, поэтому показатели глюкозы в крови нужно тщательно контролировать.
Что делать
В любом случае, если декомпенсированная форма вас коснулась, нужно неукоснительно следовать рекомендациям врача. Но вы можете сделать все, чтобы не спровоцировать этого явления.
Во-первых, любой доктор вам скажет, что вам не грозят осложнения, если вы будете правильно питаться, заниматься спортом и не будете забывать принимать лекарства.
Во-вторых, поменьше нервничайте. Помните, никакие проблемы не стоят вашего здоровья, а тем более, жизни.
В-третьих, постоянно контролируйте уровень глюкозы в крови самостоятельно с помощью глюкометра, вовремя сдавайте анализы крови и мочи и посещайте доктора.
Эту стадию гораздо проще предупредить, чем вылечить. Очень тяжело вернуться к нормальной жизнедеятельности, поскольку осложнения очень плохо влияют на организм, ему тяжело адаптироваться к нормальным условиям жизни.
Причины пониженной температуры у диабетиков
Особенность этого заболевания в том, что на его фоне с высокой вероятностью как у взрослого, так и у ребенка могут начать развиваться другие патологии. При наличии активного процесса развития сопутствующей болезни теплообмен такого пациента может нарушаться, причем даже с понижением температуры до отметки 35,7 градусов и ниже. Такая ситуация происходит в случаях истощения в организме гликогена – основного стратегического запаса энергии, который синтезируется из углеводов.
Иногда низкий температурный режим связывают с особенностями организма, поэтому специальных лечебных или коррекционных мероприятий не требуется.
Чтобы понять, стало ли причиной такого состояния индивидуальная специфика организма, нужно сделать следующее:
- Принять душ с чередованием теплой и холодной воды;
- Выпить 1-2 стакана горячего напитка или бульона;
- Сделать зарядку или сходить на прогулку быстрым шагом;
- Одеться теплее.
Если проделанное оказалось неэффективным и температура тела не стала подниматься, лучше обратиться к эндокринологу для выяснения истинной причины гипотермии.
Осложнения сахарного диабета 2 типа
К острым осложнениям СД II типа относятся:
- Кетоацидотическая кома — опасное состояние, при котором происходит тотальная интоксикация организма кетоновыми телами, а также развивается метаболический ацидоз (увеличение кислотности), острая печёночная, почечная и сердечно-сосудистая недостаточность.
- Гипогликемическая кома — состояние угнетения сознания, развивающееся при резком уменьшении содержания глюкозы в крови ниже критической отметки.
- Гиперосмолярная кома — данное осложнение развивается в течение нескольких дней, в результате которого нарушается метаболизм, клетки обезвоживаются, резко увеличивается уровень глюкозы в крови.
Поздними осложнениями СД II типа являются:
- диабетическая нефропатия (патология почек);
- ретинопатия (поражение сетчатки глаза, способное привести к слепоте);
- полинейропатия (поражение периферических нервов, при котором конечности теряют чувствительность);
- синдром диабетической стопы (образование на нижних конечностях открытых язв, гнойных нарывов, некротических (отмирающих) тканей).
Эффекты после хирургического вмешательство

Перечислим основные положительные моменты, которые получают диабетики после метаболической бариатрии:
- выраженное и устойчивое снижение массы тела, облегчающее начало занятий бегом (плаваньем) и силовой гимнастикой;
- повышение чувствительности клеток скелетных мышц и жировой ткани к инсулиновому гормону;
- падение уровня гликированного гемоглобина в крови HbA1c
- полный отказ или существенное снижение дозировки лекарств, снижающих сахар, и/или кардиологических препаратов;
- улучшение показателей биомаркерных параметров работы сердца и сосудов – с-реактивного белка, лептина, PAI-1;
- повышение качества жизни.
Действия больного при высокой температуре
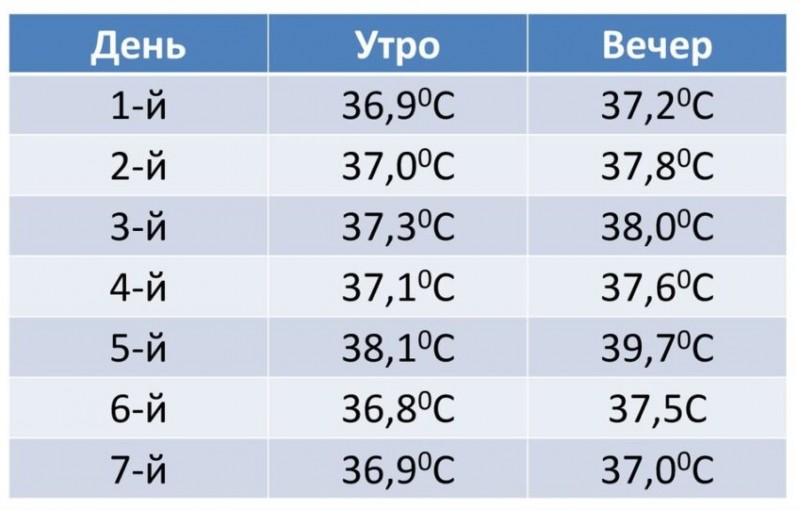
Высокая температура тела (больше, чем 37,5 градуса) – сигнал о неполадках в организме. Если она не превышает 38,5 градуса, то прежде всего измеряется уровень сахара. Если он оказался повышенным, применяется инъекция короткого или ультракороткого инсулина. Дозировку его надо увеличить приблизительно на 10 процентов. Перед приемом пищи надо дополнительно сделать инъекцию короткого инсулина.
Когда же показатель градусника превышает 39 градусов, ежедневная доза инсулина еще больше увеличивается – приблизительно на одну четверть. Пролонгированный инсулин в таком случае окажется бесполезным и даже вредным, так как потеряет свои необходимые свойства. Ежедневная дозировка инсулина должна составлять 3-4 дозы, равномерно распределенных в течение всех суток.
Дальнейшее повышение температуры тела опасно накоплением в крови ацетона. Это состояние можно смягчить приемом короткого инсулина. Процедура повторяется, если в течение трех часов не удалось нормализовать содержание сахара в крови.
Операция. Особенности проведения и противопоказания
Несколько слов об особенностях самих операций.
На сегодняшний день подобные операции выполняются открытым способом, т.е. через разрез на передней брюшной стенке. В скорой перспективе подобные операции будут и в нашем Центре выполняться лапароскопическим способом, т.е. через несколько проколов, без больших разрезов. Такие операции уже делаются в мире. Пациенты обследуются амбулаторно и поступают в стационар обычно накануне операции. Все операции выполняются под общим наркозом. Пациенты начинают ходить со следующего дня после операции. Послеоперационное пребывание в стационаре составляет 5-6 дней.
Каков риск самой операции и имеются ли противопоказания к хирургическому лечению?
Безусловно, любое хирургическое вмешательство несет в себе элемент риска. Названные операции относятся к числу достаточно сложных. К тому же у больных, страдающих сахарным диабетом, имеется повышенная опасность воспалительных осложнений, у них замедлены процессы заживления ран. Вместе с тем, говоря о риске вообще, мы в первую очередь подчеркиваем, что риск развития смертельно опасных осложнений при некорригированном диабете (инфаркта, инсульта, почечной недостаточности, слепоты и др.) существенно выше, чем риск проведения операции.
Противопоказаниями к выполнению подобных операций являются тяжелые необратимые изменения со стороны жизненно важных органов (сердца, печени, легких, почек). В качестве серьезных противопоказаний мы рассматриваем курение и алкоголизм. Больные, у которых имеются воспалительные изменения со стороны пищевода, желудка и 12- перстной кишки, нуждаются в непродолжительной подготовке.
Нуждается ли пациент в дополнительном лечении после операции?
После операций желудочного или билиопанкреатического шунтирования необходим пожизненный прием минеральных и витаминных добавок. Это условие проведения операции. В первые 2-3 месяца после операции иногда профилактически назначаются противоязвенные препараты. Если имеется в виду необходимость лечения сахароснижающими препаратами, они могут понадобиться лишь в первые дни послеоперационного периода.
Период восстановления у диабетика
Немаловажным есть период восстановления после операции,важно уделить особое внимание питанию. После операции возможны разные способы инсулинотерапии, но главное правило — вне зависимости от типа диабета или предыдущей схемы лечения 6 дней пациент должен принимать этот гормон. После операции на поджелудочной железе, больной полностью переводится на прием инсулина без таблетированных средств
После операции на поджелудочной железе, больной полностью переводится на прием инсулина без таблетированных средств
После операции возможны разные способы инсулинотерапии, но главное правило — вне зависимости от типа диабета или предыдущей схемы лечения 6 дней пациент должен принимать этот гормон. После операции на поджелудочной железе, больной полностью переводится на прием инсулина без таблетированных средств.
Немаловажно в послеоперационный период играет питание больного. Первые дни диета включает каши (овсяные, рисовые), кисель, соки
Введение основных доз инсулина осуществляется именно перед приемом пищи. Доза подбирается индивидуально. Кроме тщательного контроля уровня сахара в раннем послеоперационном периоде, важно ежедневно по нескольку раз на день определять уровень ацетона мочи. Интенсивная инсулинотерапия терапия прекращается при таких результатах:
- диабет в стадии компенсации;
- стабильный уровень сахара;
- отсутствие воспаления и нормальная скорость заживления швов.
Послеоперационный период при гнойных процессах
Больные на сахарный диабет после операций с гнойными процессами наблюдаются в усиленном режиме в период реабилитации. Уровень гликемии контролируется каждый час 3 дня. Инсулинотерапия отличается от обычной схемы:
- гормон вводят не только подкожно, но и внутривенно;
- суточная доза составляет 60—70 ЕД.
До и после хирургического вмешательства вводят ударные дозы антибиотиков. Важна дезинтоксикационная инфузионная терапия и прием противотромбозных препаратов. Наличие инфекции всегда усугубляет положение больного, чем и требует приема сильных медикаментов и тщательного контроля сахара с кетонами. При устранении воспалительного процесса и правильной послеоперационной терапии наступает быстрое восстановление углеводного обмена и компенсирование диабета.
Реабилитация, анестезия: особенности
При диабете первого типа, восстановление без введения инсулина невозможно. Это может привести к тому, что у больного разовьется ацидоз. И только в очень редких случаях можно сохранить нормальный уровень сахара в крови у такой категории пациентов.
Инсулин вводится маленькими порциями не более 8 единиц, несколько раз в сутки плюс 5% раствор глюкозы. Нужно делать анализы мочи каждый день, так как не исключается вероятность появления кетоновых тел в ней.
Примерно на шестые сутки, при условии, что больного удалось стабилизировать, сохранилась компенсация сахарного диабета, его можно переводить на обычный режим введения гормона, то есть тот, которого он придерживался до операционного вмешательства.
После операции больного можно перевести на лекарства сульфонилмочевины, но спустя 25-30 дней. При условии, что заживление прошло нормально, швы не воспалились.
Особенности срочного вмешательства:
- Тяжело рассчитать дозировку гормона, поэтому она подбирается в индивидуальном порядке, опираясь на анализы крови и мочи.
- Контроль сахара в крови происходит и во время операции, если она по длительности превышает два часа.
При проведении анестезии, очень важно контролировать показатели в крови больного. Сахар может резко повышаться, что негативным образом скажется на дальнейшем проведении вмешательства
Особенности внутривенного обезболивания: в обязательном порядке необходимо подобрать адекватную дозировку средства; допустимо использовать местное обезболивание при краткосрочной операции; нужно следить за гемодинамикой, так как диабетики плохо переносят снижение показателей артериального давления.
При вмешательстве, процедура которого затянется на относительно длительный промежуток времени, чаще всего используется многокомпонентный наркоз.
Именно его диабетики хорошо переносит, сахар точно не повысится.
Можно ли делать операции при сахарном диабете и какие
В целом, хирургическое вмешательство при диабете может быть проведено. Но перед назначением операции необходимо полное обследование, максимально возможная нормализация показателей обмена и кровообращения.
Гнойно-воспалительные заболевания
Особенности течения сахарного диабета приводят к частому появлению у пациентов гнойных процессов – фурункулов, карбункулов, абсцессов мягких тканей. Это связано с низким уровнем работы иммунной системы, недостаточным питанием тканей, поражением сосудов.
Особенностью лечения таких заболеваний является необходимость операции в условиях хирургического отделения. Даже минимальные вмешательства при диабете (вскрытие гнойника, панариция, удивление вросшего ногтя) могут привести к распространению инфекции, формированию язвы с длительным заживлением.
Диабетикам показана антибиотикотерапия препаратами широкого спектра действия с обязательным подтверждением излечимости при помощи посевов из раны и анализов крови.
При катаракте и ретинопатии
Снижение остроты зрения, вызванное помутнением хрусталика, нередко встречается у больных диабетом. Им показана операция для его ультразвукового разрушения (факоэмульсификация) с заменой на линзу. Хирургическое лечение назначают как можно в более ранние сроки, так как катаракта у диабетиков быстро прогрессирует.
Из-за изменения сосудов глазного дна может произойти очаговое кровоизлияние в сетчатую оболочку, интенсивное развитие новых слабых артерий. Они снижают прозрачность оптических сред. В тяжелых случаях при осложненной ретинопатии происходит отслоение сетчатки. В таких случаях нужна операция витрэктомии (удаление стекловидного тела). Она предусматривает прижигание кровоточащих сосудов, фиксацию сетчатой оболочки, извлечение крови.
Реконструктивная сосудистая хирургия
Наиболее тяжелым осложнением диабета, при котором требуется операция, является поражение нижних конечностей. В запущенных случаях нарушение кровообращения приводит к гангрене, необходимости ампутации. Если процесс не удается остановить, то проводится высокое отсечение на уровне бедра. Для того чтобы максимально сохранить ногу и создать условия для успешного протезирования, назначаются реконструктивные оперативные вмешательства:
- удаление атеросклеротической бляшки (эндартерэктомия);
- ангиопластика (введение расширяющегося баллончика и установка стента);
- создание обходного пути кровотока при помощи пересадки вены (шунтирование);
- комбинированные способы.
Потребность в ангиопластике и шунтировании бывает и при острых нарушениях кровообращения в миокарде, головном мозге. Хотя необходимость в реваскуляризации (восстановлении притока крови) достаточно высокая, эти операции на практике назначаются редко. Их отдаленные результаты у диабетиков значительно хуже из-за повышенной склонности к тромбообразованию, распространенного поражения артерий и более мелких сосудов, длительного периода восстановления.
Если выбран метод хирургического лечения сосудов, то важно добиться устойчивой компенсации диабета. После операции назначается антитромботические медикаменты (Аспирин, Варфарин, Плавикс)
Обязательно нужна диета с резким ограничением животных жиров и сахара, препараты для снижения холестерина (Крестор, Аторис, Эзетрол). Больным важно нормализовать вес тела, отказаться от курения и алкоголя, ежедневно заниматься лечебной физкультурой.

Ортопедические на суставах
Замена тазобедренного сустава показана при тяжелом течении артроза, последствиях перелома шейки бедренной кости. Ее назначают при невозможности снять боль и улучшить подвижность медикаментозными методами и физиотерапией. Для этой операции необходим глубокий и достаточно обширный разрез.
У диабетиков даже поверхностные раны заживают долго, функции составов восстанавливаются не в полном объеме. При ортопедической коррекции нередко возникает нагноение, реакция отторжения, непрочная фиксация протеза, вывихи. Требуется назначение массивной антибактериальной терапии и жесткий контроль уровня сахара в крови.

Рекомендации по употреблению соли
Пищевая соль — это хлорид натрия. Ионы натрия удерживают жидкость в организме, а значит, способствуют повышению артериального давления. При наличии артериальной гипертензии употребление соли необходимо ограничить до 5 г в сутки (чайная ложка «без горки»), а при наличии отеков — до 3 г.
Что это значит? Это значит, что не нужно есть продукты с повышенным содержанием соли (соленые и маринованные овощи, сельдь и др. соленую рыбу, кетчуп и соленые приправы, бульонные кубики, супы из пакетиков), а также солить продукты при приготовлении.
Если вы не можете абсолютно отказаться от добавления соли, можно использовать соль с пониженным содержанием натрия. Такая соль продается в отделах с диетическими продуктами, часто на упаковках такой соли нарисовано сердце.
У большинства людей с сахарным диабетом 2-го типа есть избыточный вес или ожирение. Ожирение может снижать эффективность работы собственного инсулина. Кроме этого, ожирение способствует повышению артериального давления, ведет к поражению сердца и сосудов, проблемам с суставами.
Ожирение возникает в том случае, если длительное время в организме поддерживается «положительный энергетический баланс»: в организм поступает больше энергии (калорий), чем расходуется. Это связано как с употреблением высококалорийной пищи, так и с низкой физической активностью.
Классификация веса по ИМТ:
| Индекс массы тела, кг/м 2 | Соответствие между массой человека и его ростом |
|---|---|
| 18,5 и менее | Дефицит массы тела |
| 18,5–24,9 | Нормальная масса тела |
| 25–29,9 | Избыточная масса тела |
| 30–34,9 | Ожирение (I степень) |
| 35–39,9 | Ожирение (II степень) |
| 40 и более | Ожирение (III степень) |
Одной из основных задач питания у людей с сахарным диабетом 2-го типа и избыточным весом является создание «отрицательного энергетического баланса», то есть такого состояния, при котором энергии (калорий) в организм поступать будет меньше, а тратиться — больше, что будет приводить к расходу собственных жировых запасов и снижению веса.
Снижение веса позволит лучше управлять сахарным диабетом, будет благоприятно влиять на артериальное давление и уровень холестерина.
Как же снизить вес? Есть два пути, которые вместе более эффективны, чем по отдельности: